Tambien conocido como: MNT, otras micobacterias distintas de la tuberculosis, MOTT (abreviatura del inglés: mycobacteria other than tubercule bacilli), micobacterias atípicas
¿En qué consiste?
Las micobacterias no tuberculosas (MNT) son un grupo de bacterias en forma de bastoncillo de las que se conocen más de 150 especies diferentes, algunas de las cuales pueden infectar y causar enfermedades en los seres humanos. El término de micobacterias no tuberculosas hace referencia a la familia de las micobacterias que pueden causar enfermedades en los seres humanos, pero no tuberculosis (TB).
A excepción de Mycobacterium tuberculosis que causa la tuberculosis (TB), y Mycobacterium leprae (que causa la lepra), la mayoría de las micobacterias viven en el suelo y en el agua, tanto en entornos urbanos como rurales y están distribuidas por todo el mundo. Pueden encontrarse en aerosoles, ríos y pantanos, aguas tratadas, piscinas públicas, balnearios, humidificadores, acuarios, jardines, alimentos y en muchos otros lugares. Las MNT con frecuencia contaminan las aguas de hospitales y otras instalaciones sanitarias, son resistentes a los desinfectantes, antibióticos y a las medidas habituales de tratamiento de las aguas, porque poseen una pared celular muy rica en ceras y lípidos.
No existe una nomenclatura estándar para este grupo de microorganismos. Lo más frecuente es referirse a ellas como micobacterias no tuberculosas (MNT), aunque también se las conoce como micobacterias atípicas o micobacterias del entorno o medio ambiente.
Casi la mitad de las especies de MNT identificadas se asocian a las infecciones oportunistas en animales y en humanos, y muchas de ellas han ocasionado brotes esporádicos. El modo exacto de la transmisión para infectar a los seres humanos no se ha identificado, pero la inhalación de aire contaminado, aerosoles, beber agua contaminada y el contacto directo con las MNT a través de heridas en la piel o por el uso accidental de material o equipos médicos contaminados (catéteres, endoscopios, broncoscopios) se consideran como las vías más probables de contaminación. Contrariamente a lo que sucede en el caso del M. tuberculosis, no se transmiten de persona a persona, a excepción del M. leprae que requiere de un contacto prolongado e íntimo, por ejemplo, a través de familiares infectados.
Como las MNT se encuentran en el ambiente, casi todas las personas están expuestas a este tipo de microorganismos, pero la mayoría no desarrollarán signos clínicos de infección. Por razones desconocidas, las personas con un sistema inmunitario debilitado, tales como las personas con SIDA, receptores de trasplantes, las personas con afectación pulmonar previa por el tabaco o tuberculosis previa, las personas con enfermedades pulmonares tales como enfisema, enfermedad pulmonar obstructiva crónica (EPOC), o fibrosis quística tienen una mayor predisposición a contraer infecciones por las MNT.
Las MNT pueden causar infecciones pulmonares que recuerdan a la tuberculosis, así como infecciones de los ganglios linfáticos, huesos, abscesos e infecciones de la piel y partes blandas, ya sean localizadas o diseminadas por el organismo. M. leprae puede causar lesiones de nervios periféricos y de la piel. Muchas de las MNT se reproducen lentamente, lo que explica que la infección se manifieste después de semanas, meses o incluso años después de la exposición.
Acerca de las micobacterias no tuberculosas
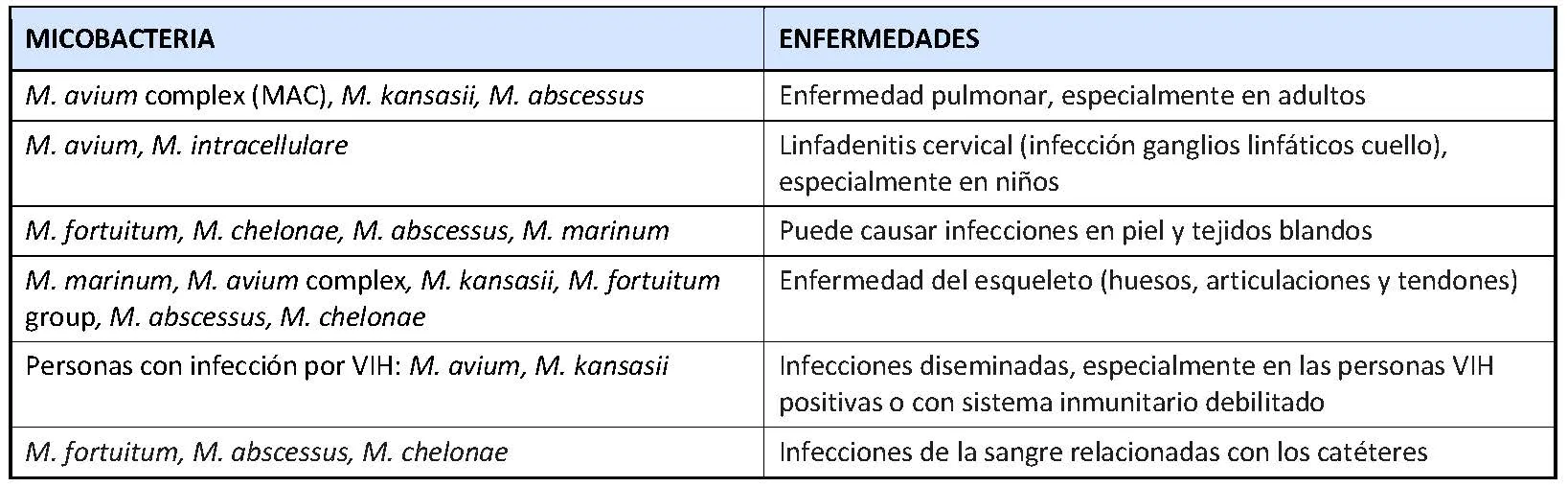
Enfermedades causadas por las MNT
Hasta la fecha se han identificado más de 150 especies diferentes de MNT, aunque no todas ellas causan enfermedades en los seres humanos. En la tabla siguiente se describen varias enfermedades producidas por la infección producida pode las MNT y las especies que con más frecuencia se asocian con ellas.
Signos y síntomas
Los síntomas asociados con las infecciones por micobacterias no tuberculosas (MNT) dependen de la zona del organismo afectada. Las infecciones pulmonares pueden ocasionar síntomas similares a los de la tuberculosis (TB), como:
Las infecciones por MNT que afectan a la piel pueden causar llagas persistentes, forúnculos, úlceras y granulomas. Las infecciones que afectan a los ganglios linfáticos producirán una inflamación de los mismos.
Todos estos síntomas pueden también darse en muchas otras situaciones. El diagnóstico de la mayoría de las infecciones por MNT se basa en la identificación de la micobacteria en los tejidos o fluidos del organismo.
Pruebas relacionadas
Pruebas
El diagnóstico de la enfermedad por las MNT puede ser complejo. Como casi todas las personas están expuestas a ellas, el objetivo de las pruebas es distinguir entre la evidencia de una exposición previa a la MNT y una verdadera infección que requiere un tratamiento. De acuerdo con una declaración conjunta publicada por la American Thoracic Society y the Infectious Diseases Society of North America, un estudio para pacientes con sospecha de enfermedad pulmonar por MNT debe incluir, como mínimo, lo siguiente:
- Radiografía de tórax y/o tomografía computarizada (TC) de alta resolución.
- Análisis de 3 o más muestras de esputo para micobacterias (bacilos ácido-alcohol resistentes o BAAR).
- Estudios y pruebas para descartar otras enfermedades como la tuberculosis (TB).
La finalidad de estas pruebas es detectar las infecciones por MNT y distinguir entre las distintas especies de micobacterias. Es prácticamente imposible diferenciar una infección por MNT de una tuberculosis (TB) sin realizar ningún tipo de prueba.
Pruebas de laboratorio
Cultivo de micobacterias: es la primera prueba realizada para detectar las infecciones por las MNT y descartar la tuberculosis como causa de los síntomas observados. La muestra analizada dependerá de la zona del organismo que resulte infectada. En las infecciones pulmonares se recogen 3 o más muestras de esputo a primera hora de la mañana en diferentes días, ya que en este momento es cuando es más probable que se pueda aislar la micobacteria.
También se pueden obtener muestras de otras partes del organismo mediante lavados o aspirados, o con torundas frotadas sobre la zona infectada, o bien muestras de fluidos o tejidos (biopsia). Las pruebas pueden incluir:
- Extensión de la muestra para observar los bacilos ácido-alcohol resistentes (BAAR): se examina en el microscopio la muestra teñida para observar los microorganismos. La prueba puede darnos resultados presuntivos en unas pocas horas. Es muy útil para decidir con respecto al tratamiento a aplicar mientras los resultados del cultivo no están disponibles.
- Pruebas moleculares para MNT (por ejemplo: la prueba de amplificación de ácidos nucleicos, NAAT) detecta los componentes genéticos de las MNT y se solicitan cuando la extensión BAAR es positiva o hay una alta sospecha de infección por MNT. Al igual que la extensión BAAR, las pruebas moleculares también darán un diagnóstico presuntivo, que puede ayudar en la decisión de comenzar un tratamiento antes de disponer del resultado del cultivo. Los resultados moleculares están disponibles varias horas después de la toma de la muestra.
- Los cultivos de micobacterias se realizan al mismo tiempo que la extensión. Aunque el cultivo es mucho más sensible que la extensión, el resultado puede tardar varias semanas.
- Antibiograma: se realiza para aquellas bacterias que han crecido en el cultivo, indicará la susceptibilidad o resistencia de dicha bacteria a los fármacos más habituales que se utilizan como tratamiento.
Una vez identificada la especie de micobacteria y comenzado el tratamiento, la extensión para ver los bacilos y el cultivo se utilizarán para realizar el seguimiento y valorar la eficacia del tratamiento.
Otras pruebas ajenas al laboratorio
Las radiografías permiten detectar algunos signos característicos de las infecciones por micobacterias. Así, tanto en la TB como en las infecciones producidas por las MNT se pueden producir cambios característicos como cavidades y calcificaciones en pulmones y riñones. La tomografía computarizada (TC) de alta resolución se puede utilizar por su mayor sensibilidad para detectar las bronquiectasias y cavidades, comparada con la radiografía. Las personas con hallazgos positivos deberán ser controladas, incluso con broncoscopia y biopsia.
Tratamiento
El objetivo del tratamiento es el de resolver la infección por MNT en las personas afectadas y prevenir los daños tisulares u orgánicos adicionales. Ante la evidencia de una infección generalizada en la población debida a una exposición común en el sistema público de agua o en instalaciones de salud, las autoridades sanitarias evalúan el brote infeccioso para hallar y combatir la fuente de la infección. En el caso de M. leprae, es necesario realizar un tratamiento para prevenir la diseminación de la infección.
En el tratamiento de las infecciones por MNT se suele incluir más de un antibiótico y durante un período de tiempo prolongado. La duración del tratamiento varía en función de la respuesta al mismo, evaluada mediante las extensiones y los cultivos. En algunos casos, como en las infecciones por M. ulcerans, es mejor tratar la infección mediante un desbridamiento de las úlceras cutáneas (se elimina la piel afectada), o bien si la infección es localizada, por ejemplo, en un ganglio linfático, se procede a su resección quirúrgica.
A pesar de que los signos y síntomas mejoren después de algunas semanas de tratamiento es muy importante continuar el mismo durante todo el período de tiempo indicado por el médico (varios meses); solo de esta manera se consigue erradicar totalmente la infección ya que el número de micobacterias existentes es muy elevado. Se deben seguir las recomendaciones del médico para conseguir un buen tratamiento y prevenir la presencia de resistencias que podrían complicar el tratamiento.
Enlaces
Pruebas relacionadas:
Estados fisiológicos y enfermedades:
En otras webs:
Anales de Pediatría: Micobacterias no tuberculosas: ¿una infección emergente?
JAMA: Infecciones por micobacterias no tuberculosas. Hoja para el paciente
Guiaprioam: Micobacterias de Lento Crecimiento
Medline: Infecciones por micobacterias
Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC): Otras micobacterias
Manual MSD: Infecciones por micobacterias no tuberculosas
Centers for Disease Control and Prevention (CDC): Mycobacterium abscessus in Healthcare Settings
American Lung Association (ALA): Learn about NTM Lung Disease
National Jewish Health: Nontuberculous Mycobacteria (NTM)
Nontuberculous Mycobacterial (NTM): Info and Research
Pregúntenos














