También conocido como: triple test, cuádruple test, cuádruple screening, cribado prenatal del segundo trimestre del embarazo, estudio prenatal
Nombre sistemático: cribado prenatal del segundo trimestre del embarazo
Aspectos generales
¿Por qué hacer el análisis?
Para evaluar el riesgo de que una mujer embarazada sea portadora de un feto que tenga determinadas anomalías cromosómicas como el síndrome de Down (trisomía 21), el síndrome de Edwards (trisomía 18) o el síndrome de Patau (trisomía 13), así como defectos del tubo neural.
¿Cuándo hacer el análisis?
Se recomienda realizar el cribado combinado del segundo trimestre entre las semanas 15 y 20 de gestación.
¿Qué muestra se requiere?
La determinación de los marcadores bioquímicos, la alfafetoproteína (AFP) y la gonadotropina coriónica humana total (hCG) se realiza a partir de una muestra de sangre venosa obtenida de la gestante.
¿Es necesario algún tipo de preparación previa?
Para esta prueba no se necesita ninguna preparación especial.
¿Qué es lo que se analiza?
En el cribado prenatal del segundo trimestre del embarazo se miden determinacos marcadores bioquímicos en la sangre materna, para poder detectar algunas anomalías fetales. La evaluación conjunta de todos los resultados permite determinar el riesgo de que un feto presente alguna anomalía cromosómica determinada o defectos del tubo neural.
Los marcadores bioquímicos que se miden son los siguientes: alfafetoproteína (AFP), gonadotropina coriónica humana (hCG), estriol no conjugado (uE3) e inhibina A. Si se miden los dos primeros (AFP + hCG) se habla de cribado doble. Si se miden los tres primeros (AFP + hCG + uE3) se habla de triple cribado, mientras que si se añade a los tres anteriores la inhibina A, se habla de un cribado cuádruple.
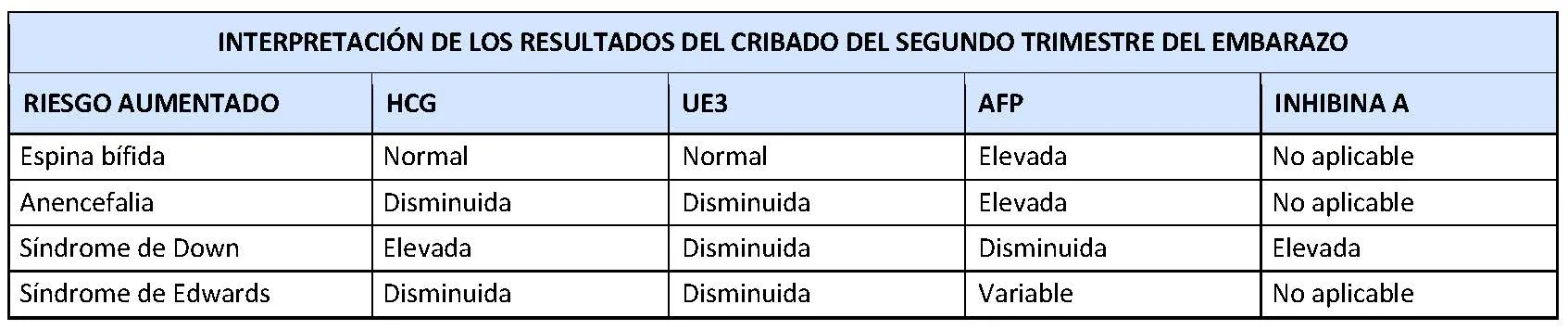
- La alfa-fetoproteína (AFP): es una proteína producida por el tejido fetal. Durante el embarazo, la concentración de AFP en la sangre fetal y en el líquido amniótico aumenta hasta la semana 12, para ir disminuyendo gradualmente hasta el momento del nacimiento. Parte de la AFP atraviesa la placenta y llega a la sangre materna. En algunos de los trastornos que pueden afectar al feto, la cantidad de AFP que sale al líquido amniótico es mayor y por lo tanto también aumentará su cantidad en la sangre materna. Esto permite detectar los defectos del tubo neural como una espina bífida. Según el American College of Obstetricians and Gynecologists (ACOG), la medida de la AFP permite detectar los defectos del tubo neural en un 85% de los casos.
- La gonadotropina coriónica humana (hCG): es una hormona producida por la placenta. Las concentraciones en la sangre materna aumentan durante el primer trimestre del embarazo y después disminuyen durante el resto del embarazo. En los fetos portadores de la trisomía 21 asociada al síndrome de Down, la hCG suele estar aumentada, mientras que en los portadores de la trisomía 18 asociada al síndrome de Edwards y la trisomía 13 asociada al síndrome de Patau, la hCG suele estar disminuida.
- El estriol no conjugado (uE3 por sus siglas en inglés): es una forma de estrógeno producido por el metabolismo del feto. Este proceso involucra a las glándulas suprarrenales, el hígado y la placenta. Parte del estriol no conjugado atraviesa la placenta y puede medirse en la sangre de la madre. Los valores de uE3 empiezan a aumentar alrededor de la octava semana y siguen aumentando hasta poco antes del parto. En los embarazos en los que el feto presenta síndrome de Down (trisomía 21), síndrome de Edwards (trisomía 18) o síndrome de Patau (trisomía 13), el uE3 tiende a estar disminuido.
- La inhibina A: es una hormona producida por la placenta. La inhibina es un dímero (tiene dos partes) y por este motivo a veces se la conoce como inhibina A dimérica. Su concentración en sangre materna disminuye ligeramente entre las semanas 14 a 17, y después vuelven a aumentar. Los valores de inhibina A tienden a estar elevados en los embarazos cuando el feto tiene el síndrome de Down, mientras que en los casos de síndrome de Edwards (trisomía 18) y síndrome de Patau (trisomía 13) suelen encontrarse disminuida o dentro de rangos normales.
Considerando todas las edades maternas, la tasa de detección de síndrome de Down con el cribado doble (edad materna, AFP,hCG) en el segundo trimestre se sitúa alrededor del 60% para una tasa de falsos positivos del 5%, con el cribado triple (edad materna, AFP, hCG y uE3) en el segundo trimestre se sitúa alrededor del 65% con una tasa de falsos positivos del 5% y con cribado cuádruple (edad materna, AFP, hCG, uE3, InhibinaA) la tasa de detección de síndrome de Down aumenta hasta el 70% con una tasa de falsos positivos del 5%
-
Si los resultados del cribado de segundo trimestre son positivos, se debe realizar una prueba diagnóstica como la amniocentesis o la biopsia corial para confirmar o descartar el resultado del cribado.
Preguntas comunes
¿Cómo se utiliza?
El cribado del segundo trimestre del embarazo es útil para evaluar el riesgo de que un feto presente ciertas anomalías cromosómicas, como el síndrome de Down (trisomía 21) o el síndrome de Edwards (trisomía 18), así como defectos del tubo neural, como la espina bífida o la anencefalia.
El cribado del segundo trimestre evalúa, de forma conjunta, los marcadores bioquímicos (AFP, hCG, uE3 e inhibina A) y diversos factores maternos, como la edad, el peso, la raza, la presencia de diabetes, embarazo conseguido mediante fecundación in vitro y el hábito tabáquico. La combinación de todos estos datos, mediante un cálculo matemático, permite estimar el riesgo de que el feto presente una trisomía (21, 18 o 13) o un defecto del tubo neural.
El cribado del segundo trimestre es uno de los posibles métodos de cribado prenatal para las anomalías fetales, junto con el cribado del primer trimestre o la prueba de ADN fetal en sangre materna, si bien la estratefia contingente que combina estos últimos ha demostrado ser la más efectiva.
Es posible que se mida la AFP de forma aislada en el segundo trimestre, especialmente si se ha realizado previamente el cribado del primer trimestre o la prueba de ADN fetal en sangre materna para descartar las alteraciones cromosómicas en el primer trimestre. La AFP ha formado parte desde los años 80 de la estrategia de cribados de defectos del tubo neural. Sin embargo, esta estrategia ha sido desplazada progresivamente al incorporarse mejoras ecográficas que permiten detectar estos trastornos por imagen con adecuada fiabilidad.
¿Qué significa el resultado?
La interpretación de la prueba debería realizarse por un especialista en asesoramiento genético que pueda explicar el significado de los resultados, a la vez que ofrecer las posibilidades y opciones para el seguimiento.
Es importante recordar que estas pruebas de cribado no son diagnósticas de una anomalía fetal, sino que indican si la mujer presenta un riesgo normal o aumentado de presentar un feto con una determinada anomalía cromosómica o defecto del tubo neural. Es decir, de todas las mujeres con resultado positivo en el cribado del embarazo, solamente unas pocas son portadoras de fetos con defectos del tubo neural o con anomalías cromosómicas.
En los embarazos con un feto portador de la anomalía cromosómica asociada al síndrome de Down (trisomía 21), la concentración de AFP y de uE3 tiende a estar disminuida, mientras que la hCG y la inhibina tienden a estar aumentadas.
En los embarazos con un feto portador de la anomalía cromosómica asociada al síndrome de Edwards (trisomía 18), la concentración de uE3 y de hCG está disminuida.
Si existe un defecto del tubo neural, existe una abertura en la columna vertebral o en la cabeza que permiten el paso de más cantidad de AFP hacia la sangre de la madre. El resto de marcadores no se emplean para establecer el riesgo de los defectos del tubo neural.
Si el cribado resulta positivo, son necesarias pruebas diagnósticas para confirmarlo. Estas incluyen, junto con una ecografía de alta resolución, la amniocentesis o la biopsia corial seguidas de un estudio cromosómico. Estas pruebas permiten a las mujeres y a los médicos una toma de decisiones informada respecto al embarazo.
No todas las anomalías fetales se detectan mediante este cribado; es decir, aunque identifican la mayoría de los casos de trisomías comunes, siempre existe la posibilidad de falsos negativos.
¿Hay algo más que debería saber?
Esta estrategia actualmente e encuentra en desuso, desde la implementación de otras estrategias con mejores tasas de detección precoz del riesgo de aneuploidías, con amplia difusión en las últimas décadas. Por este motivo, la Sociedad Española de Ginecología y Obstetricia (SEGO) no recomienda el cribado del segundo trimestre si ya se ha realizado el cribado del primer trimestre del embarazo, ya que el riesgo de síndrome de Down, Edwards y Patau ya ha sido evaluado, quedando relegado para las situaciones en que la embarazada acuda fuera de los límites para la realización del cribado del primer trimestre. Asimismo, la implementación de la ecografía de alta resolución ha facilitado la detección de los defectos del tubo neural, desplazando también la estrategia del cribado bioquímico con AFP en suero materno.
El resultado de la prueba depende mucho de que se pueda determinar de manera exacta la edad gestacional del feto. Si la edad gestacional calculada no es correcta, los resultados pueden estar falsamente elevados o falsamente disminuidos.
En las gestaciones múltiples, el cálculo del riesgo del síndrome de Down o del síndrome de Edwards o Patau resulta difícil. Para los embarazos gemelares, puede calcularse un "pseudo-riesgo" comparando el resultado con los valores en los embarazos gemelares normales. En el caso de las gestaciones múltiples, el cribado no alcanza las tasas de detección obtenidas en las gestaciones únicas, principalmente por dos motivos. El primero es que, en las gestaciones múltiples, las desviaciones en los parámetros bioquímicos provocadas por el feto afectado pueden quedar enmascaradas por el feto no afectado. En segundo lugar, el bajo número de embarazos múltiples con aneuploidías hace que sea difícil estimar los valores esperados para los distintos parámetros
La evaluación del riesgo de los defectos del tubo neural en embarazos gemelares sí puede determinarse, aunque no resulta tan efectivo como en los embarazos únicos. En el caso de las mujeres en etapas más avanzadas del embarazo, no se puede calcular el riesgo mediante este cribado.
¿En qué consiste el síndrome de Down?
El síndrome de Down (trisomía 21) es una alteración cromosómica en la que el individuo tiene una copia extra del cromosoma 21. Esta condición provoca un retraso mental de leve a moderado y dificultades en el desarrollo psicomotor. Además, se asocia a alteraciones cardíacas congénitas, a problemas respiratorios y de audición, leucemia y alteraciones tiroideas. Sin embargo, muchas de las complicaciones del síndrome de Down tienen tratamiento y la expectativa de vida de estas personas ha aumentado considerablemente en los últimos años.
¿En qué consiste el síndrome de Edwards?
En el síndrome de Edwards (trisomía 18) es una alteración cromosómica caracterizada por la presencia de una copia extra del cromosoma 18. Igual que sucede con el síndrome de Down, el riesgo de llevar un feto con un síndrome de Edwards es mayor a medida que aumenta la edad materna. El síndrome de Edwards se asocia a múltiples anomalías y suele ser mortal; los recién nacidos no suelen sobrepasar el año de vida. Esta anomalía es mucho menos frecuente que el síndrome de Down, afectando a 1 de cada 6.000 recién nacidos vivos en el mundo.
¿En qué consiste un defecto del tubo neural?
Los defectos del tubo neural son defectos congénitos graves en los que el cerebro, la médula espinal o las membranas que los recubren no se desarrollan completamente. Aparecen ya en las fases iniciales del embarazo y repercuten sobre el desarrollo del feto; pueden ocasionar complicaciones de diversa gravedad para toda la vida. Existen varios tipos de defectos del tubo neural, pero los más frecuentes son:
- Espina bífida: es el defecto del tubo neural más común y aparece cuando el tubo neural no se cierra correctamente en algún tramo de la columna vertebral.
- Anencefalia: ocurre cuando el tubo neural no se cierra adecuadamente a nivel de la cabeza. En consecuencia, se produce un desarrollo incompleto de gran parte del cerebro y del cráneo.
¿Qué se puede hacer durante el embarazo para prevenir los defectos del tubo neural?
Los defectos del tubo neural son susceptibles de beneficiarse de una estrategia de prevención primaria, desde que se descubrió su asociación con determinadas carencias nutricionales en la gestante. La Sociedad Española de Ginecología y Obstetricia (SEGO) recomienda para la prevención de los defectos del tubo neural la suplementación diaria con 0,4 mg (400 microgramos) de ácido fólico en todas las mujeres que planifican un embarazo o que puedan quedarse embarazadas, iniciando la suplementación al menos un mes antes de la concepción y manteniéndola durante el primer trimestre de la gestación ya que muchos embarazos no son planificados y los defectos del tubo neural se dan en fases muy precoces del embarazo, antes de que la mujer sepa que está embarazada. La dosis puede ser incluso superior en las mujeres con un riesgo muy elevado, por ejemplo, en las que ya han tenido un bebé con un defecto del tubo neural.
¿Existen otras pruebas de cribado no invasivas para estos trastornos?
Actualmente se realiza la determinación de ADN fetal en sangre materna (cffDNA, por sus siglas en inglés), que solamente requiere una muestra de sangre de la mujer embarazada y puede utilizarse para el cribado de algunas anomalías cromosómicas fetales, incluyendo el síndrome de Down (trisomía 21), el síndrome de Edwards (trisomía 18) y el síndrome de Patau (trisomía 13). Puede realizarse a partir de la semana 10 del embarazo. Sin embargo, esta prueba no permite detectar los defectos del tubo neural como la espina bífida o la anencefalia, ya que estos últimos no están asociados a una alteración genética susceptible de ser analizada por técnicas moleculares.
Cabe destacar que los resultados de riesgo alto obtenidos mediante cribado no invasivo con cffDNA requieren ser confirmados mediante pruebas diagnósticas genéticas realizadas sobre tejido fetal obtenido mediante técnicas invasivas, como la amniocentesis o la biopsia corial.
¿Una mujer embarazada puede realizarse los cribados del primer y segundo trimestre en un mismo embarazo?
Existen diferentes enfoques para la realización del cribado prenatal en función de las pruebas disponibles en cada laboratorio o la etapa del embarazo en la que se realiza la primera consulta. Estas opciones incluyen:
- Cribado combinado del primer trimestre del embarazo: emplea la proteína plasmática asociada al embarazo A (PAPP-A), la gonadotropina coriónica humana (hCG) y la ecografía de la translucencia nucal, seguida de la prueba de la alfafetoproteína (AFP) o una ecografía en el segundo trimestre para descartar los defectos del tubo neural.
- Cribado del segundo trimestre (doble, triple o cuádruple): es la única prueba de cribado realizada en los casos en que las pacientes no acudieron al médico durante el primer trimestre.
- ADN fetal libre en sangre materna: puede realizarse en el primer o segundo trimestre utilizando una muestra de sangre materna, junto con la medición de la AFP o la ecografía en el segundo trimestre, para descartar los defectos del tubo neural.
La Sociedad Española de Ginecología y Obstetricia (SEGO) no recomienda el cribado del segundo trimestre si ya se ha realizado el cribado del primer trimestre del embarazo, ya que el riesgo de síndrome de Down, de Edwards o Patau ha sido evaluado, quedando relegado a las situaciones en que la embarazada acuda fuera de los límites para la realización del cribado del primer trimestre.
Enlaces
Pruebas relacionadas:
Estudio cromosómico (cariotipo)
Cribado del primer trimestre del embarazo
Análisis del líquido amniótico
Gonadotropina coriónica humana (hCG)
Estados fisiológicos y enfermedades:
En otras webs:
National Human Genome Research Institute (NIH): Anomalías Cromosómicas
Down España: El Síndrome de Down
Federación Española de Enfermedades Raras (FEDER)
Genetic and Rare Diseases Information Center (GARD): Chromosome Disorders
También conocido como: HSV-1, HSV-2, HHV1, HHV2, VHS, herpes oral, herpes labial, herpes genital
Nombre sistemático: virus del herpes simple tipo 1 y tipo 2
Aspectos generales
¿Por qué hacer el análisis?
Para hacer un cribado o un diagnóstico de la infección por el virus del herpes simple (VHS).
Pregúntenos














