Nombre sistemático: monitorización de fármacos
¿En qué consiste la monitorización de fármacos?
La monitorización de fármacos consiste en la determinación de fármacos específicos (o sus metabolitos) a intervalos regulares con la finalidad de mantener una concentración relativamente constante del fármaco en la sangre. Los fármacos que se monitorizan suelen presentar un estrecho "intervalo terapéutico" es decir, la concentración necesaria para que el fármaco sea efectivo no está lejos de la cantidad que ocasiona efectos adversos o bien signos o síntomas de toxicidad.
Cuando un fármaco entra en el organismo, este pone en marcha una serie de procesos para eliminarlo. La cantidad de tiempo necesaria para que el cuerpo reduzca la concentración del fármaco a la mitad del valor inicial se denomina vida media o semivida. Normalmente, son necesarias alrededor de 5 vidas medias para que un fármaco se elimine por completo del organismo.
Generalmente, los medicamentos se administran a intervalos regulares para mantener una concentración terapéutica a lo largo del tiempo. En ciertos casos, mantener este estado de equilibrio no es tan simple como administrar sencillamente una dosis estándar de medicación. Cada persona absorbe, metaboliza, usa y elimina los fármacos a diferente velocidad, según sea su edad, su estado general de salud, su constitución genética y las interacciones con otros fármacos que se tomen a la vez.
No todos los fármacos precisan una monitorización. La mayoría de los fármacos tiene un amplio intervalo terapéutico y se pueden recetar siguiendo unas pautas generales. Durante el tratamiento se evalúa clínicamente la efectividad de estos fármacos, pero sin determinar la concentración del fármaco en sangre. Es el caso de los fármacos usados para tratar la hipertensión y de muchos antibióticos. Si la presión sanguínea desciende o si la infección se soluciona con el antibiótico prescrito, significa que los tratamientos han sido efectivos.
Preguntas comunes
¿Por qué es importante?
La mayoría de los medicamentos que se monitorizan se toman durante toda la vida. Deben mantenerse en concentraciones estables año tras año, a medida que el paciente envejece y va pasando por distintas situaciones a lo largo de su vida, tales como embarazo, enfermedades, infecciones, estrés físico y emocional, accidentes e intervenciones quirúrgicas. Con el tiempo el individuo puede adquirir otras enfermedades crónicas que también requieran tomar una medicación de por vida e influir en la concentración de los fármacos que se están monitorizando. Algunas de estas posibles enfermedades son la enfermedad cardiovascular, la enfermedad renal, las enfermedades tiroideas, la enfermedad hepática, y la infección por el VIH y el SIDA.
La monitorización de fármacos tiene en cuenta estos cambios para poder ajustar las dosis de los medicamentos. Pone de manifiesto si la persona no está tomando la medicación, o bien cuando existen interacciones con otros fármacos que pueden dar lugar a concentraciones del fármaco más elevadas o más bajas de las esperadas para una determinada dosis, y ayuda a establecer una dosis adecuada para cubrir las necesidades de una persona determinada. Junto con otras pruebas para valorar la función renal y hepática como urea, creatinina o el perfil hepático, la monitorización permite detectar una disfunción en la capacidad del organismo para metabolizar y eliminar los fármacos en cuestión. La monitorización de fármacos también permite detectar y cuantificar la interacción entre fármacos.
¿Cómo se realiza?
No es necesario monitorizar las concentraciones de todos los fármacos. Estas pruebas se emplean para monitorizar las concentraciones sanguíneas de ciertos medicamentos, en concreto los que presentan un estrecho intervalo terapéutico. Otros fármacos se monitorizan porque la cantidad de fármaco administrada no se correlaciona bien con la cantidad de fármaco que llega a alcanzar la circulación sanguínea. La manera con la que se absorbe y se metaboliza un fármaco concreto a menudo varía de persona a persona o en función del estado de salud.
El intervalo terapéutico óptimo para cada fármaco se ha establecido claramente después de años de investigación. La mayoría de las personas podrá tratarse efectivamente sin experimentar efectos secundarios excesivos, ni signos o síntomas de toxicidad mientras se respete ese intervalo. La dosis de fármaco a administrar para alcanzar ese intervalo debe establecerse individualmente. Cuando una persona empieza a medicarse con un fármaco que requiere monitorización (o vuelve a medicarse después de haber estado un tiempo sin tomarlo), el médico va subiendo la dosis y solicita determinaciones de la concentración sanguínea frecuentemente, hasta que se alcance la concentración necesaria. Si las concentraciones medidas son demasiado elevadas, el médico disminuirá la dosis. Normalmente, es necesario cierto tiempo tras el cambio de la dosis para que las concentraciones se estabilicen, por lo que los ajustes de la dosis en uno u otro sentido pueden llevar algunos días o semanas. Es muy importante no hacer cambios en la pauta de medicación que ha establecido el médico ni interrumpirla. Los cambios bruscos de la pauta terapéutica pueden empeorar la situación y ocasionar síntomas agudos.
¿Cuándo se solicita?
Cuando una persona empieza a tomar un fármaco que requiere monitorización, las concentraciones del mismo se evalúa con frecuencia. Cuando las concentraciones se estabilizan dentro del intervalo terapéutico y los signos o síntomas indican que el tratamiento es el adecuado, el médico monitorizará el fármaco a intervalos regulares y cuando lo considere necesario, para ajustar la dosis en función del estado de la persona. La frecuencia de las determinaciones dependerá del fármaco y de las necesidades del individuo. Si el tratamiento no parece ser totalmente efectivo o si el individuo tiene demasiados efectos adversos o signos de toxicidad, se solicitarán determinaciones en sangre para ajustar la pauta de dosificación y mantener las concentraciones del fármaco dentro del intervalo terapéutico. En ocasiones puede ser necesario introducir modificaciones en el tratamiento o incluso sustituir el fármaco por otro que se ajuste mejor a las necesidades del paciente.
La hora de la obtención de la sangre es un aspecto importante en la monitorización de fármacos. Cuando una persona toma una dosis de fármaco, la cantidad de fármaco en sangre se eleva durante un período de tiempo, alcanzando posteriormente un máximo (concentración pico) y disminuyendo después; generalmente se alcanza la concentración más baja (concentración valle) justo antes de la siguiente dosis. Lo ideal es que la concentración pico sea inferior al límite de toxicidad y la concentración valle se mantenga dentro del intervalo terapéutico. La experiencia y los diversos estudios permiten a los médicos saber cuándo deben esperar estos picos y valles, y solicitarán la extracción de sangre “valle” (justo antes de la siguiente dosis), “pico” (las horas pueden variar según el fármaco) o a veces solicitarán extracciones al azar. La interpretación consistente y exacta de los resultados depende de la hora de la extracción. Si por cualquier motivo no ha sido posible tomar la medicación o realizarse la extracción de sangre en el intervalo prescrito, debe comunicarse al médico antes de efectuar la extracción.
¿Cómo establece el médico la cantidad de fármaco a administrar?
Deben considerarse muchos factores. Algunos de ellos son el peso, la composición corporal, la edad, el estado nutricional y el estado de salud general. Otros factores a tener en cuenta son la existencia o no de patologías agudas o crónicas como la afectación de las funciones renal, hepática y cardiaca o la existencia de quemaduras, shock y traumatismos. El médico tiene en cuenta estos factores cuando calcula la cantidad y frecuencia de una medicación y después ajusta la dosis en función de los resultados de la monitorización de estos fármacos.
¿Puede realizarse la monitorización de fármacos en casa?
No. La sangre debe extraerse en los tiempos específicos y las pruebas se realizan empleando una instrumentación especial propia de un laboratorio.
¿Qué hay que hacer si se olvida una dosis?
No se debe tomar el doble de la dosis cuando toque tomar la siguiente. Es imprescindible consultar al médico o farmacéutico acerca de qué es lo que se debe hacer.
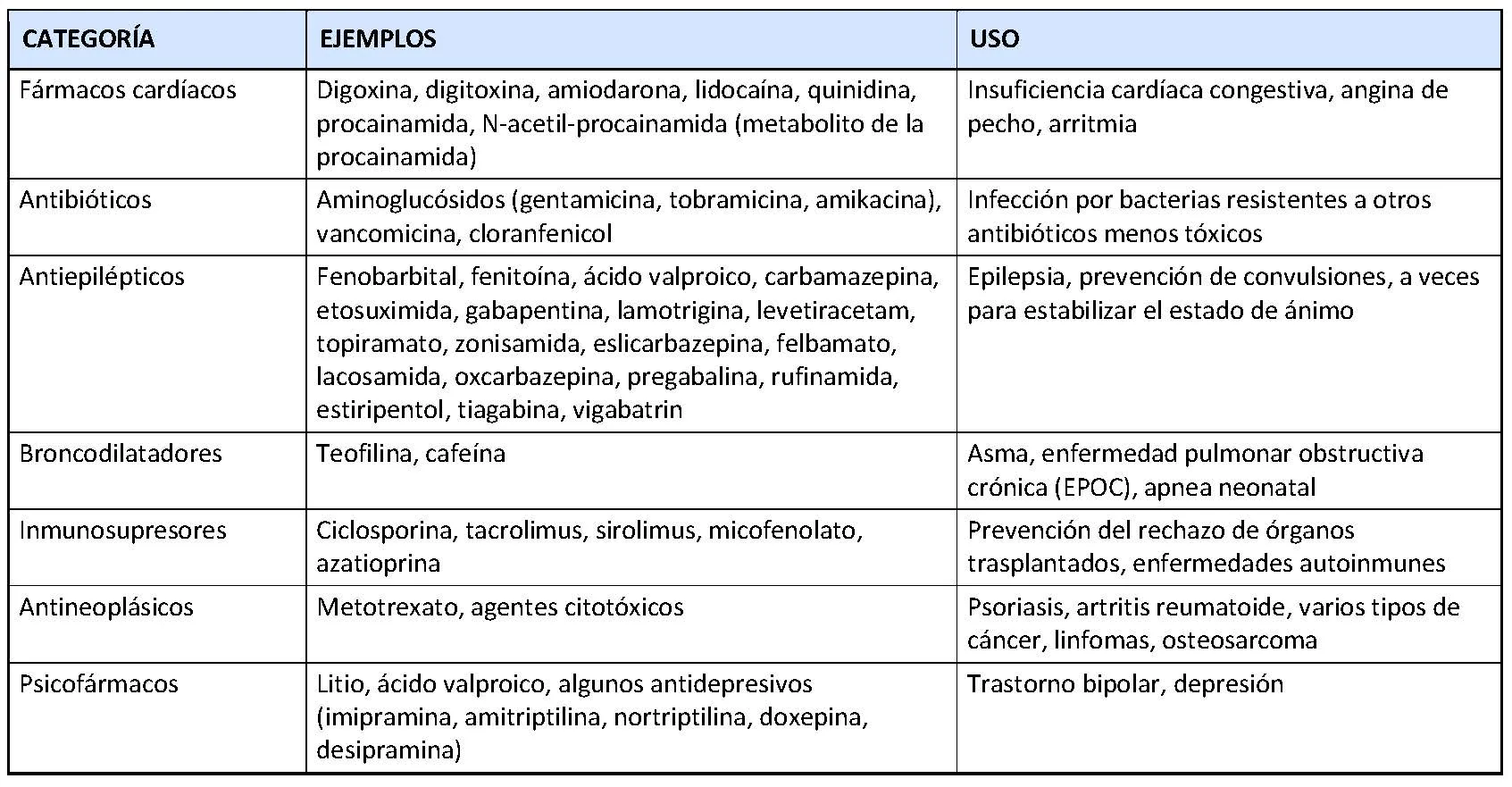
Tabla de fármacos que pueden monitorizarse
Las distintas categorías de fármacos que requieren monitorización se resumen en la siguiente tabla.
Enlaces
Pruebas relacionadas:
Sobredosificación de fármacos e intoxicaciones
Estados fisiológicos y enfermedades:
Infección por el VIH y el SIDA
En otras webs:
Medline: Niveles de fármacos terapéuticos
MayoClinic: Medicamentos y suplementos
Medline: Medicinas, hierbas y suplementos
Medline: Monitorización de fármacos
También conocido como: HSV-1, HSV-2, HHV1, HHV2, VHS, herpes oral, herpes labial, herpes genital
Nombre sistemático: virus del herpes simple tipo 1 y tipo 2
Aspectos generales
¿Por qué hacer el análisis?
Para hacer un cribado o un diagnóstico de la infección por el virus del herpes simple (VHS).
Pregúntenos














