También conocido como: citometría de flujo, inmunohistoquímica, inmunofenotipo
Nombre sistemático: inmunofenotipado
Aspectos generales
¿Por qué hacer el análisis?
Para diagnosticar y clasificar las leucemias y los linfomas; como ayuda al tratamiento; para detectar y evaluar células leucocitarias cancerosas que pueden haber quedado después del tratamiento o cuando se producen recidivas de la enfermedad.
¿Cuándo hacer el análisis?
Cuando existen signos o síntomas sugerentes de leucemia o linfoma; en el momento del diagnóstico, para establecer el subtipo específico de leucemia o linfoma; para valorar opciones de tratamiento y para establecer la eficacia de éste o para evaluar recidivas de la enfermedad.
¿Qué muestra se requiere?
La determinación se realiza a partir de una muestra de sangre venosa o, en ocasiones, una biopsia de médula ósea. Otras veces, puede analizarse una muestra de tejido, procedente por ejemplo de un ganglio linfático, obtenida mediante una biopsia o un procedimiento de aspiración con aguja fina. Las muestras de fluidos corporales se recogen en un recipiente o insertando una aguja en la cavidad corporal y aspirando una parte del fluido con una jeringa.
¿Es necesario algún tipo de preparación previa?
Para esta prueba no se necesita ninguna preparación especial.
¿Qué es lo que se analiza?
La prueba del inmunofenotipado detecta la presencia (o ausencia) de determinados antígenos leucocitarios. Los antígenos leucocitarios son estructuras proteicas que se encuentran en la superficie o en el interior de los leucocitos y son específicos de ciertos tipos celulares. En las leucemias y los linfomas se observan agrupaciones características atípicas. Por ello, la prueba del inmunofenotipado resulta útil en el diagnóstico, clasificación y tratamiento de estos tipos de cáncer.
Las leucemias y los linfomas son consecuencia de una multiplicación celular anómala y descontrolada a partir de uno o diversos clones celulares (clonación). Los linfocitos anómalos o las células monoclonales mieloides proliferan y dejan de llevar a cabo su función normal y de combatir las infecciones. Al no morir al mismo ritmo que las células normales, se acumulan en la médula ósea, en los ganglios linfáticos o en otros tejidos en los que van multiplicándose. Con el tiempo, aumenta el número de células cancerosas en la médula ósea y disminuye la presencia de las células normales ya que quedan desplazadas por las primeras, pudiendo incluso producirse la liberación de las células cancerosas a la sangre.
En el caso de los ganglios, a medida que aumenta el número de células anómalas aumenta el tamaño del ganglio linfático.
El hemograma y la fórmula leucocitaria pueden sugerir la presencia de una leucemia o un linfoma, ya que en ellos se puede observar un aumento de leucocitos con un predominio de algún subtipo. Normalmente serán necesarios estudios adicionales para establecer el diagnóstico, puesto que con el hemograma y con la fórmula leucocitaria no se puede confirmar la presencia de células leucocitarias monoclonales ni se puede diferenciar entre los diferentes tipos de células sanguíneas cancerosas.
Para obtener toda esta información, se solicitan pruebas adicionales en otros tipos de muestra, como puede ser la médula ósea o biopsias de otros tejidos, con el objetivo de identificar el tipo específico de leucemia o linfoma, establecer su agresividad y/o su posible respuesta al tratamiento. La identificación de los distintos tipos de leucemias y linfomas se basa en la presencia o ausencia de determinados antígenos leucocitarios y en los patrones específicos que mantienen en cada leucemia o linfoma.
La inmunofenotipificación por citometría de flujo se puede realizar en sangre, médula ósea u otras muestras. Esta técnica permite detectar patrones de marcadores observados en células normales o en determinados tipos de leucemia y/o linfoma. Los resultados también pueden usarse para predecir la agresividad de la patología y/o la respuesta al tratamiento.
La mayor parte de antígenos detectados con el inmunofenotipado se identifican con las siglas CD (por sus siglas en inglés, cluster differentiation o cluster designation) seguidas de un número (consultar el apartado “¿Qué significa el resultado?” de la sección preguntas comunes). Los números se han establecido por convenio siguiendo un consenso internacional. A pesar de que se han identificado centenares de antígenos a los que se ha asignado un CD con un número específico y único, tan solo se trabaja rutinariamente con algunos de ellos.
Preguntas comunes
¿Cómo se utiliza?
El inmunofenotipado se utiliza principalmente para establecer el diagnóstico y para clasificar las leucemias y los linfomas, así como para saber cuál será el tratamiento más adecuado. Puede solicitarse cuando en el hemograma y en la fórmula leucocitaria se detecta un aumento del número de linfocitos o la presencia de células sanguíneas inmaduras.
La inmunofenotipificación por citometría de flujo también se puede utilizar:
- Para predecir la agresividad de la patología.
- Para predecir la respuesta al tratamiento.
- Para ayudar a determinar si el tratamiento de la leucemia o el linfoma ha tenido éxito.
- Para determinar si la enfermedad persiste a pesar del tratamiento (enfermedad residual) o si ha habido una recidiva (enfermedad recurrente).
Existen otros usos menos comunes de esta prueba que no se tratan en este artículo.
¿Cuándo se solicita?
El inmunofenotipado se solicita cuando se detecta un aumento del número de linfocitos, de algún otro tipo de leucocito, anemia, una alteración en el recuento de plaquetas (aumento, trombocitosis, o disminución, trombocitopenia) o la presencia de formas inmaduras de leucocitos no presentes, en general, en personas sanas. Estas alteraciones pueden constituir la primera señal de que existe un cáncer de células de la sangre.
Las pruebas se pueden realizar cuando el paciente tiene signos y síntomas de leucemia y linfoma, aunque estos pueden ser leves y/o inespecíficos al principio de la enfermedad.
Algunos ejemplos de estos signos y/o síntomas incluyen:
- Cansancio, debilidad.
- Pérdida de peso inexplicable, pérdida de apetito.
- Dificultad para respirar al realizar ejercicio.
- Palidez cutánea.
- Sangrados o hematomas de fácil aparición.
- Fiebre.
- Dolor óseo y de las articulaciones.
- Aumento del tamaño de ganglios linfáticos, bazo, hígado, riñones y/o testículos.
- Dolores de cabeza.
- Vómitos.
- Sudoración nocturna.
También se solicita la prueba para evaluar la efectividad del tratamiento y para detectar la enfermedad residual o bien, las recidivas de la enfermedad.
¿Qué significa el resultado?
Para interpretar los resultados del inmunofenotipado se requiere experiencia. El especialista considera los resultados del hemograma, de la fórmula leucocitaria, de la extensión de sangre, del estudio de la médula ósea, junto con los del inmunofenotipado para proporcionar un diagnóstico, e incluye su interpretación en el informe de laboratorio.
Los marcadores presentes en las células y detectados por inmunofenotipado contribuyen a caracterizar las células anómalas. Una célula normal mostrará un patrón de antígenos que se correlaciona con el tipo y madurez de la célula. En general, las células sanguíneas maduran en la médula ósea y se liberan a la circulación cuando están maduras o casi maduras.
Los resultados de su inmunofenotipificación se comparan con el patrón de antígenos de las células normales así como con los patrones asociados con otras células, por ejemplo, células presentes en leucemias y linfomas.
Esta información y la obtenida de la historia clínica, del examen físico y de los signos y síntomas permiten al médico especialista establecer el diagnóstico.
Puede ocurrir que un individuo no presente antígenos característicos de un tipo de cáncer, y no por ello se excluye el diagnóstico de leucemia o de linfoma.
Estos son algunos ejemplos:
- La sangre de un niño mayor o de un adulto normalmente contiene algunas células B maduras, pero las células B inmaduras circulantes normalmente no están presentes.
- Tanto las células B maduras como las inmaduras son normalmente positivas para el marcador CD19.
- Las células B maduras normalmente son positivas para CD20 pero no para CD34. CD20 es un marcador de madurez y CD34 es un marcador de inmadurez. De hecho, estos dos marcadores normalmente no se expresan juntos.
- Cuando un adulto tiene una pequeña cantidad de células B maduras pero también tiene una gran cantidad de células B inmaduras positivas para CD19 (marcador de células B), CD34 y CD20 (marcador de células inmaduras y anormales) probablemente sea indicativo de la presencia de una leucemia de células B inmaduras, conocida como leucemia linfoblástica B. Curiosamente, la presencia concomitante de otros antígenos podría sugerir un subtipo genético específico de leucemia linfoblástica B, con un pronóstico determinado.
- Existen nuevas clases de tratamiento como la terapia CAR-T, los activadores de células T bioespecíficas y los anticuerpos monoclonales que se dirigen selectivamente a moléculas como el CD19 o el CD20. Estos tratamientos, en general, presentan menos efectos secundarios cuando se comparan con la quimioterapia convencional, sin embargo, en la actualidad se suelen utilizar de manera conjunta.
Se suelen observar perfiles de inmunofenotipado anómalos en:
- Leucemia mieloide aguda.
- Leucemia linfoblástica aguda.
- Leucemia linfocítica crónica.
- Linfoma no Hodgkin de células B o células T.
- Mieloma múltiple.
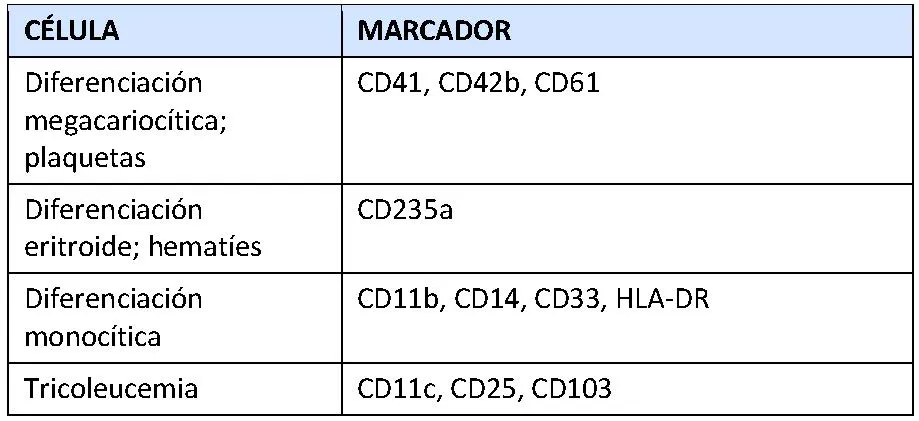
En la tabla siguiente se describen ejemplos de marcadores a menudo expresados (e identificados) en algunos tipos celulares.

A continuación se citan los marcadores sugerentes de algún tipo de diferenciación celular
¿Hay algo más que debería saber?
El análisis de los subtipos de linfocitos en función de la expresión de CD3, CD4 y CD8 se realiza en otro contexto para monitorizar la infección por VIH o SIDA. Si desea más información puede consultar el artículo sobre el recuento de linfocitos CD4.
¿Cuál es el tipo de muestra más adecuada (sangre, médula ósea, tejido) para realizar el inmunofenotipado?
El médico decidirá cuál es la muestra idónea y más representativa para un tipo de cáncer determinado. En caso de detectarse células cancerosas en sangre, se analizará por inmunofenotipado una muestra de sangre al ser fácil de obtener mediante un procedimiento menos invasivo para el enfermo que la obtención de otras muestras.
Sin embargo, las células de linfoma pueden liberarse o no hacia el torrente sanguíneo y pueden requerir otras técnicas de recogida.
¿Puede realizarse el inmunofenotipado en la misma consulta médica?
Depende. Para realizar el inmunofenotipado e interpretar los resultados se necesita personal con mucha experiencia. No todos los laboratorios pueden ofrecer este tipo de estudio, aunque sí se realiza en los grandes hospitales. A veces la muestra se envía a un laboratorio de referencia.
¿Se puede predecir la evolución del cáncer a partir de los resultados del inmunofenotipado?
El diagnóstico de una leucemia o de un linfoma se realiza por examen visual de una extensión de sangre y/o por aspirado o biopsia de médula ósea. Dependiendo de los resultados de la inmunofenotipificación por citometría de flujo, un médico puede determinar la agresividad de la patología, el tratamiento que debe instaurar y la probabilidad de que su cáncer responda al tratamiento.
¿Pueden cambiar con el tiempo los antígenos detectados?
Depende. Los antígenos específicos de leucemias o linfomas pueden permanecer iguales con el tiempo. Sin embargo, las células anómalas pueden eliminarse gracias a la quimioterapia o la radioterapia. Si el tratamiento es efectivo, las células normales sustituirán y reemplazarán a las células anómalas. Así, los resultados del inmunofenotipado reflejarán la población de leucocitos en el momento de la remisión de la enfermedad y podrán ser diferentes a los del inmunofenotipado anterior.
Sin embargo, a veces, las células cancerosas se adaptan para evadir la terapia dejando de expresa uno o varios antígenos que expresaban antes, los cuales podían ser el objetivo de un anticuerpo monoclonal u otra terapia, como es el caso de las células CAR-T.
¿Se utilizan otros métodos para el inmunofenotipado?
Tradicionalmente, se trataban las preparaciones de secciones de tejido fijadas en portaobjetos con anticuerpos específicos de un antígeno característicamente hallado en algunas células anómalas asociadas a un tipo particular de leucemia o linfoma. Estos anticuerpos estaban marcados con peroxidasa o con un indicador fluorescente que permitían identificar al microscopio las células anómalas de la preparación. Este método, llamado inmunohistoquímica se usa de manera habitual para algunos marcadores de leucemia y linfoma y otros tipos de cáncer. Puede deberse a que los marcadores de interés no están disponibles para la citometría de flujo o porque no se dispone de células o tejidos frescos (un requisito para la inmunofenotipificación por citometría de flujo).
Enlaces
Pruebas relacionadas:
Estados fisiológicos y enfermedades:
En otras webs:
Leukemia & Lymphoma Society: Blood Tests
American Cancer Society (ACS): Pruebas para la leucemia linfocítica aguda
También conocido como: HSV-1, HSV-2, HHV1, HHV2, VHS, herpes oral, herpes labial, herpes genital
Nombre sistemático: virus del herpes simple tipo 1 y tipo 2
Aspectos generales
¿Por qué hacer el análisis?
Para hacer un cribado o un diagnóstico de la infección por el virus del herpes simple (VHS).
Pregúntenos














